Huppert's Notes: Pathophysiology and Clinical Pearls for Internal Medicine PDF
Preview Huppert's Notes: Pathophysiology and Clinical Pearls for Internal Medicine
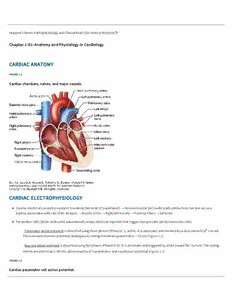
Huppert’s Notes: Pathophysiology and Clinical Pearls for Internal Medicine Chapter 101: Anatomy and Physiology in Cardiology CARDIAC ANATOMY FIGURE 1.1 Cardiac chambers, valves, and major vessels. CARDIAC ELECTROPHYSIOLOGY Cardiac electrical conduction system: Sinoatrial (SA) node (1° pacemaker) → Atrioventricular (AV) node (stalls conduction; can also act as a backup pacemaker with rate of 40–60 bpm) → Bundle of His → Right/left bundle → Purkinje fibers → Ventricle Pacemaker cells (SA/AV node cells) automatically create electrical impulses that trigger myocyte cells (atrial/ventricular cells) Pacemaker action potential is described using three phases (Phases 0, 3, and 4). It is automatic and initiated by a slow inward Ca2+ current. The maximum diastolic potential (analogous to resting membrane potential) is ∼−55 mV (Figure 1.2) Myocyte action potential is described using five phases (Phases 0–4). It is automatic and triggered by a fast inward Na+ current. The resting membrane potential is −90 mV, determined by K+ conductance and equilibrium potential (Figure 1.3) FIGURE 1.2 Cardiac pacemaker cell action potential. FIGURE 1.3 Cardiac myocyte action potential. TABLE 1.1 Hemodynamic Calculations Used Clinically TABLE 1.1 Hemodynamic Calculations Used Clinically Volume Calculations SV = EDV – ESV SV = CO/HR EF = SV/EDV = (EDV − ESV)/EDV. Normal 55–70%. Pressure Calculations MAP = (SBP + [2 × DBP])/3. Normal 65–100 mmHg. MAP = CO × SVR mPAP = (PASP + [2 × PADP])/3. Normal <20 mmHg. Resistance Calculations Ohm’s Law: V = IR; R = V/I SVR = (MAP − RAP) × 80/CO. Normal 800–1200 dynes × cm−5. PVR = (mPAP − PCWP)/CO. Normal <3 Wood units. Flow Calculations CO = HR × SV. Normal 4–8 L/min. CO = VO2/(CaO2 − CvO2) CO = VO2/(Hgb × 13.6 × [PaO2 − MvO2]). Fick Principle. CI = CO/BSA. Normal 2.4–4 L/min/m2. Abbreviations: Stroke volume (SV), Enddiastolic volume (EDV), Endsystolic volume (ESV), Cardiac output (CO), Heart rate (HR), Ejection fraction (EF), Mean arterial pressure (MAP), Systolic blood pressure (SBP), Diastolic blood pressure (DBP), Systemic vascular resistance (SVR), Mean pulmonary artery pressure (mPAP), Pulmonary artery systolic pressure (PASP), Pulmonary artery diastolic pressure (PADP), Voltage (V), Current (I), Resistance (R), Right atrial pressure (RAP), Pulmonary vascular resistance (PVR), Pulmonary capillary wedge pressure (PCWP), Heart rate (HR), Stroke volume (SV), Oxygen consumption (VO2), Arteriovenous oxygen difference (CaO2 − CvO2), Hemoglobin (Hgb), Partial pressure of oxygen (PaO2), Myocardial volume oxygen (MvO2), Cardiac index (CI), Body surface area (BSA) DETERMINANTS OF CARDIAC FUNCTION Preload: Myocardial stretch before contraction (i.e., the enddiastolic length of the cardiac fibers), which affects the force of contraction Proxy: Enddiastolic volume (EDV), enddiastolic pressure (EDP) FrankStarling curve: ↑Venous return → ↑SV + ↑CO FrankStarling curve: ↑Venous return → ↑SV + ↑CO Increases preload: ↑Blood volume, exercise, sympathetic (reduced venous compliance), ↓HR (longer filling time) Afterload: Force to push against. Two types: Wall stress and vascular resistance Proxy = systemic or pulmonary vascular resistance, ventricular wall stress Wall stress = (pressure × radius) / (2 × wall thickness); ↑ Wall stress = ↑ O demand 2 Systemic vascular resistance (SVR) (component of LV afterload) = (MAP − RAP) / CO Increases LV afterload: Hypertension, aortic stenosis, systolic heart failure (↑ Wall stress) Pulmonary vascular resistance (PVR) (component of RV afterload) = (mPAP − PAWP) / CO Increases RV afterload: PE, pulmonary arterial hypertension Contractility: Inherent ability of the myocardium to contract independent of preload or afterload Proxy: None (SV, CO, EF provide an impression; however, all are affected by preload/afterload) Increases contractility: Sympathetic (catecholamine via β1 receptor), inotropic drugs (e.g., dobutamine via B1 receptor, digoxin via ↑intracellular Ca2+), tachycardia (via Ca2+ buildup) Decreases contractility: Parasympathetic (ACTH via M2 receptor), beta blocker/calcium channel blocker, CHF/MI, acidosis, hypoxia/hypercapnia There are three ways to increase stroke volume (i.e., the width of a pressurevolume loop; Figure 1.4): Increased preload → ↑SV (FrankStarling) Decreased afterload → ↑SV (increases linearly along the endsystolic pressurevolume relationship [ESPVR]) Increased contractility → ↑SV (increased slope of ESPVR line) FIGURE 1.4 Pressure volume loop of the cardiac cycle and impact of preload, afterload, and inotropy. A) Cardiac pressurevolume loop and key physiologic events. B) Interactions between preload and afterload at constant inotropy. C) Interdependent effects of changes in afterload. D) Interdependent effects of changes in inotropy. PHASES OF THE CARDIAC CYCLE Diastole: Atrial pressure > ventricular pressure → Tricuspid and mitral valves open → Filling Contraction: Atrial pressure < ventricular pressure → Tricuspid and mitral valves close → S1 Mitral valve snaps before the tricuspid valve because the LV contracts first (but normally heard as just one sound) S1 is loudest at the apex (fifth intercostal space, midclavicular line) Systole: ↑Ventricular pressure in isovolumetric contraction until ventricular pressure > pulmonary artery/aortic pressure → Pulmonic and aortic valves open → Ejection End of ejection: Ventricular pressure falls → Pulmonic and aortic valves close → S2 Aortic sound occurs before the pulmonic sound because the aortic pressure is higher S2 is loudest at the base (upper sternal border) “Split S2”: The close of the aortic valve (A ) and the close of the pulmonary valve (P ) are not synchronized and become wider during 2 2 inspiration (i.e. widened A P ) because ↓intrathoracic pressure → ↑Venous return → Longer RV emptying time → Pulmonic valve closes 2 2 later → P comes later 2 EXTRA HEART SOUNDS S3 (Ventricular gallop): OVERLOAD; early diastolic sound, listen with the stethoscope’s bell S3 (Ventricular gallop): OVERLOAD; early diastolic sound, listen with the stethoscopes bell Turbulent flow of blood hitting an overfilled ventricle Differential diagnosis: Can be normal in patients age <35 yr or in pregnancy. Otherwise, specific sign of decompensated heart failure (92% specificity for LVEDP >15 mmHg and BNP >100 pg/mL) S4 (Atrial gallop/kick): STIFF VENTRICLE; late diastolic sound, listen with the stethoscope’s diaphragm Atrium pushing blood against a stiff ventricle Differential diagnosis: Always pathologic – ventricular hypertrophy (secondary to HTN), heart failure FIGURE 1.5 The cardiac cycle. This image depicts the relationship between various cardiac parameters over the course of a single cardiac cycle, including cardiac filling (black), ECG findings (dark green), heart sounds (purple), aortic pressure (light blue), left ventricular pressure (dark blue), left atrial pressure (green), ventricular volume (royal blue), and jugular venous pulse (lime). CENTRAL VENOUS PRESSURE (CVP) WAVEFORM / JUGULAR VENOUS PULSE (JVP) a wave: atrial contraction c wave: RV contraction (closed tricuspid valve bulging into the atrium) x descent: Atrial relaxation and downward displacement of the closed tricuspid valve during ventricular contraction v wave: Increased RA pressure during systole because passive filling against a closed tricuspid valve y descent: Tricuspid valve opens and emptying blood from RA fills RV Huppert’s Notes: Pathophysiology and Clinical Pearls for Internal Medicine Chapter 102: Diagnostics in Cardiology ELECTROCARDIOGRAPHY It is important to approach an electrocardiogram (ECG) using the same system every time: 1. Rate Definitions: Bradycardic (<60 bpm), normal (60–100 bpm), tachycardic (≥100 bpm) Assessment: 1) 300150100756050 Rule; 2) # QRS complexes × 6 (for a 10second strip) 2. Rhythm Regular vs. irregular: If not 1:1, determine if P > QRS (AV block) or if P < QRS (accelerated junctional or ventricular rhythm) Sinus vs. nonsinus: Sinus rhythms: P before every QRS and QRS after every P. Atrial activity initiating at sinus node: P upright in II, down in avR, sinusoidal in V1 Nonsinus rhythms: Abnormal atrial rhythms: Premature atrial contractions (PACs), ectopic atrial rhythm (<100 bpm), atrial tachycardia (>100 bpm), atrial fibrillation, atrial flutter, AVNRT, AVRT, paced atrial rhythms Junctional rhythms: Junctional escape rhythm (<60 bpm), accelerated junctional rhythm (60–100 bpm), junctional tachycardia (>100 bpm) Ventricular rhythms: Premature ventricular beats (PVCs), idioventricular (escape) rhythm (<50 bpm), accelerated idioventricular rhythm (50–100 bpm), ventricular tachycardia (>100 bpm), ventricular fibrillation, paced ventricular rhythms 3. Axis (Figure 1.7) Normal axis: +I, +II L axis deviation: +I, −II. Ddx: LVH, LBBB, LAFB, inferior MI, chronic lung disease, hyperkalemia R axis deviation: −I, +aVF. Ddx: RVH, LPFB, lateral wall MI, PE, chronic lung disease, arm lead reversal, dextrocardia, ostium secundum ASD Extreme “NW” axis: −I, −aVF, +aVR. Ddx: Ventricular rhythm, pacing, hyperkalemia, lead misplacement FIGURE 1.6 Standard ECG lead placement and elements of a normal waveform. FIGURE 1.7 ECG lead detection displayed in 360 degrees. 4. Interval Measurement: Big box = 0.2 seconds, small box = 0.04 seconds Intervals: PR: normal is 0.12–0.2 seconds (35 small boxes) Ddx long PR: Firstdegree AV block, high vagal tone, conduction delay, AV nodal agents, hypokalemia Ddx short PR: WPW, high catecholamine state QRS: Normal is <0.12 seconds (<3 small boxes) Ddx long QRS: 1) Ventricular rhythm; 2) Bundle branch block; 3) Intraventricular conduction delay (IVCD; slowing of both bundles, normal morphology but stretched QRS); 4) Medications (eg TCAs antiarrhythmics); 5) WPW; 6) Paced rhythms Ddx long QRS: 1) Ventricular rhythm; 2) Bundle branch block; 3) Intraventricular conduction delay (IVCD; slowing of both bundles, normal morphology but stretched QRS); 4) Medications (e.g., TCAs, antiarrhythmics); 5) WPW; 6) Paced rhythms Bundle branch blocks: QRS may be narrow or wide; incomplete block = narrow QRS, complete block = wide QRS Fascicular blocks: Typically narrow QRS (<0.12ms), then look at axis, I/avL, II/III/avF LAFB: LAD (−45° to −90°) with no other cause (diagnosis of exclusion), qR in I/avL, rS in II/III/avF LPFB: RAD with no other cause (diagnosis of exclusion), rS in I/avL, qR in II/III/avF Unifascicular block: QRS is wide; due to one slow conduction tract; can be normal (0.2% of normal population) RBBB: V1 rSR’ (QRS terminal forces POSITIVE), wide slurred S in lateral leads (I, avL, V5, V6) Bifascicular blocks: QRS is wide; due to two unhealthy/slow conduction tracts; always abnormal and indicative of a diseased conduction system; should trigger workup for underlying heart disease (e.g., ischemia, infiltrative disease) LBBB: V1 down (QRS terminal forces NEGATIVE), tall R in lateral leads, deep S in V1–V3 (Figure 1.8). New LBBB may suggest ischemia (see Table 1.2) RBBB + LAFB (RBBB + LAD beyond −45 degrees) RBBB + LPFB (RBBB + RAD beyond +120 degrees) Trifascicular block: QRS is wide; due to three unhealthy/slow conduction tracts; always abnormal and indicative of a very diseased conduction system; should trigger workup for underlying heart disease and consideration of ambulatory ECG monitoring Patients alternate between RBBB and LBBB Any bifascicular block + AV block (especially second degree) QT: Varies with HR. Ballpark QT less than half the RR interval is normal. Corrected QT (QTc): QTc = QT / √(RR): 0.33–0.47 seconds. If QT is prolonged, risk of torsades. Ddx long QT: Hypocalcemia, hypomagnesemia, medications (e.g., antibiotics, ondansetron, certain psychiatric medications, methadone), long QT syndrome Ddx short QT: Hypercalcemia, short QT syndrome, digoxin toxicity FIGURE 1.8 Conducting system of the heart and ECG appearance of right and left bundle branch blocks.
